Założenie implantu pomiędzy wyrostki kolczyste
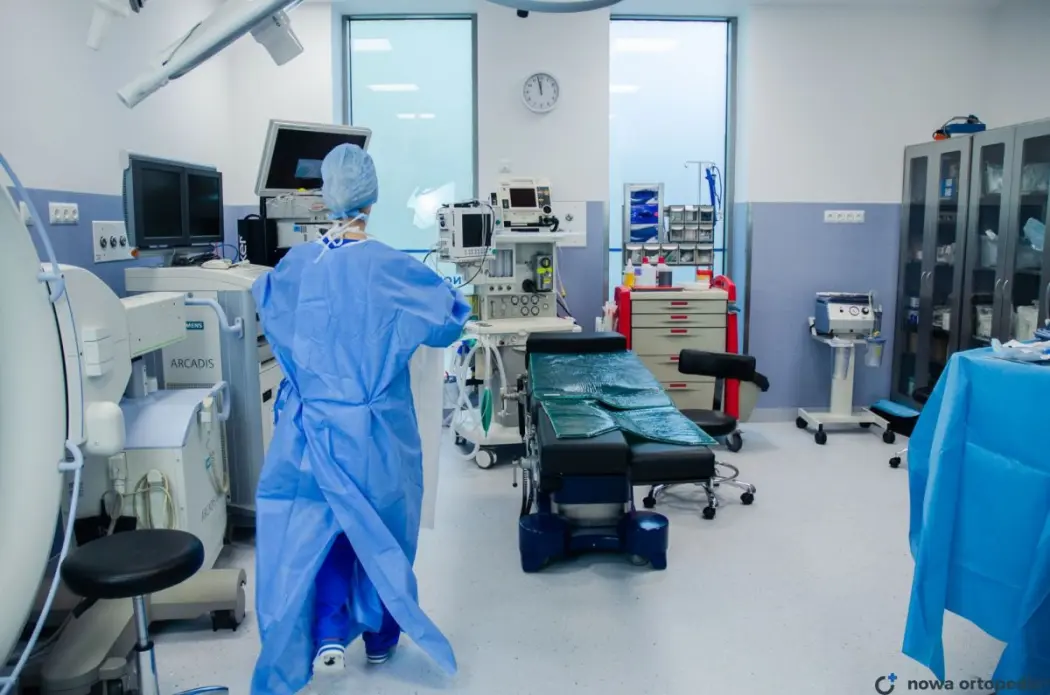
Założenie implantu pomiędzy wyrostki kolczyste
Decyzja o ingerencji chirurgicznej w obrębie kręgosłupa wymaga pełnego zrozumienia mechanizmu działania zabiegu i jego realnego wpływu na codzienne funkcjonowanie. Implant między wyrostkami kolczystymi nie jest rozwiązaniem „ostatniej szansy”, lecz precyzyjnie dobraną metodą odbarczania struktur nerwowych i stabilizacji odcinka lędźwiowego. Jeśli rozważacie taki krok, kluczowe staje się świadome porównanie korzyści, ryzyka oraz przebiegu procedury.
- Mechanizm działania implantu między wyrostkami kolczystymi bezpośrednio redukuje ucisk nerwów i ból
- Przebieg zabiegu chirurgicznego pokazuje wysoki poziom kontroli i bezpieczeństwa procedury
- Świadoma decyzja o zabiegu wynika z realnych wskazań medycznych i jakości życia pacjenta
Mechanizm działania implantu między wyrostkami kolczystymi bezpośrednio redukuje ucisk nerwów i ból
Zwężenie kanału kręgowego (stenoza) prowadzi do mechanicznego ucisku struktur nerwowych, co objawia się chromaniem neurogennym, bólem promieniującym do kończyn dolnych oraz ograniczeniem dystansu marszu – w populacji po 60. roku życia częstość zmian zwyrodnieniowych kręgosłupa lędźwiowego przekracza 50% według danych epidemiologicznych. Patofizjologicznie problem wynika ze zmniejszenia przestrzeni dla korzeni nerwowych wskutek przerostu więzadła żółtego, zmian zwyrodnieniowych stawów międzywyrostkowych oraz obniżenia wysokości krążka międzykręgowego. Implant między wyrostkami kolczystymi (np. typu interspinous spacer) działa poprzez mechaniczne zwiększenie przestrzeni między wyrostkami kolczystymi sąsiednich kręgów, co prowadzi do:
- pośredniej dekompresji kanału kręgowego i otworów międzykręgowych,
- zmniejszenia napięcia więzadła żółtego, które w stenozie ulega pogrubieniu i wpukla się do kanału,
- ograniczenia przeprostu odcinka lędźwiowego – pozycji nasilającej objawy ucisku.
Efekt kliniczny wynika z odciążenia struktur nerwowych bez konieczności rozległej resekcji kostnej. W badaniach klinicznych (m.in. analizy North American Spine Society) wykazano istotną redukcję bólu oraz poprawę funkcji chodu u pacjentów z umiarkowaną stenozą po zastosowaniu implantów międzywyrostkowych. Z punktu widzenia biomechaniki implant działa jak „blokada wyprostu” – utrzymuje segment kręgosłupa w lekkim zgięciu, które fizjologicznie zwiększa średnicę kanału kręgowego nawet o kilka milimetrów. To właśnie dlatego pacjenci ze stenozą odczuwają ulgę w pozycji pochylonej (np. podczas jazdy na rowerze), a nasilenie objawów w wyproście.
Przebieg zabiegu chirurgicznego pokazuje wysoki poziom kontroli i bezpieczeństwa procedury
Zabieg implantacji urządzenia między wyrostkami kolczystymi należy do procedur małoinwazyjnych (MIS – minimally invasive surgery), co przekłada się na mniejsze uszkodzenie tkanek i krótszy czas hospitalizacji. Operacja wykonywana jest najczęściej w znieczuleniu przewodowym lub ogólnym i trwa około 30–60 minut. Technicznie procedura obejmuje:
- niewielkie nacięcie skóry (ok. 2–4 cm) w linii pośrodkowej,
- preparowanie tkanek miękkich z zachowaniem struktur mięśniowych,
- wprowadzenie prowadnika pod kontrolą fluoroskopii (RTG śródoperacyjne),
- dobór rozmiaru implantu na podstawie anatomii pacjenta,
- implantację urządzenia między wyrostki kolczyste i jego stabilizację.
Stała kontrola obrazowa minimalizuje ryzyko błędnego położenia implantu. W porównaniu do klasycznych operacji odbarczających (np. laminektomii), nie dochodzi do szerokiego usunięcia struktur kostnych ani destabilizacji segmentu ruchowego, co zmniejsza ryzyko powikłań i konieczności późniejszej stabilizacji śrubami. Bezpieczeństwo procedury potwierdzają dane kliniczne:
- niski odsetek powikłań okołooperacyjnych (<5% w większości analiz),
- krótszy pobyt w szpitalu (często 1–2 dni),
- szybki powrót do aktywności – pacjent uruchamiany jest zwykle w pierwszej dobie po zabiegu.
Kwalifikacja do zabiegu opiera się na dokładnej diagnostyce – rezonans magnetyczny (MRI) pozwala ocenić stopień zwężenia kanału, a zdjęcia czynnościowe RTG wykluczają niestabilność kręgosłupa, która stanowi przeciwwskazanie do implantacji. W ośrodkach wykonujących ten zabieg w Krakowie, w tym w modelu opieki typu Nowa Ortopedia , standardem jest szybka ścieżka terapeutyczna: precyzyjna kwalifikacja, małoinwazyjna interwencja oraz wczesna rehabilitacja ukierunkowana na przywrócenie funkcji chodu i stabilizacji kręgosłupa.
Świadoma decyzja o zabiegu wynika z realnych wskazań medycznych i jakości życia pacjenta
W chirurgii ortopedycznej kwalifikacja do operacji opiera się na mierzalnych kryteriach klinicznych, a nie wyłącznie na obrazie radiologicznym – to korelacja objawów z wynikami badań decyduje o zasadności interwencji. W praktyce oznacza to, że nawet zaawansowane zmiany zwyrodnieniowe w rezonansie magnetycznym nie stanowią wskazania do zabiegu, jeśli nie powodują istotnych dolegliwości funkcjonalnych. Odwrotnie – umiarkowane zmiany, ale z nasilonym bólem i ograniczeniem sprawności, mogą uzasadniać leczenie operacyjne. Mechanizm podejmowania decyzji uwzględnia kilka równoległych osi oceny. Pierwsza to nasilenie bólu mierzone skalami takimi jak VAS (Visual Analog Scale), gdzie wartości powyżej 6–7/10 wskazują na istotne obciążenie pacjenta. Druga to ograniczenie funkcji – stosuje się kwestionariusze typu ODI (Oswestry Disability Index) dla kręgosłupa czy AOFAS dla stopy, które pozwalają obiektywizować wpływ choroby na codzienne życie. Trzecia to brak skuteczności leczenia zachowawczego prowadzonego przez minimum 3–6 miesięcy zgodnie z wytycznymi (rehabilitacja, farmakoterapia, iniekcje). Z punktu widzenia patofizjologii operacja ma sens wtedy, gdy usuwa konkretną przyczynę objawów:
- w stenozie kanału kręgowego – dekompresja lub implant międzywyrostkowy redukuje ucisk nerwów,
- w paluchu koślawym – osteotomia koryguje oś I promienia,
- w uszkodzeniach chrząstki – rekonstrukcja przywraca powierzchnię stawową i rozkład obciążeń.
Bez tej zgodności między przyczyną a metodą leczenia rośnie ryzyko niepowodzenia, nawet przy technicznie poprawnie wykonanym zabiegu. Współczesne podejście, reprezentowane przez model Nowa Ortopedia, zakłada partnerską decyzję – pacjent otrzymuje konkretne dane: przewidywaną skuteczność (np. 80–90% redukcji bólu w wybranych procedurach), czas rekonwalescencji oraz ryzyko powikłań. Dopiero na tej podstawie możliwa jest świadoma ocena bilansu korzyści i ryzyka. Jakość życia jest parametrem klinicznym, a nie subiektywnym dodatkiem. Obejmuje zdolność do pracy, sen, aktywność fizyczną i samodzielność. W badaniach nad leczeniem operacyjnym kręgosłupa wykazano, że poprawa w skalach jakości życia (np. SF-36) po skutecznej interwencji jest porównywalna z efektami leczenia chorób przewlekłych o zupełnie innym charakterze, co podkreśla znaczenie decyzji chirurgicznej.
Ostatnie Artykuły

Pojemniki w Warłowie z nowym terminem. W innych wsiach trzeba je wystawić ponownie

Szpital na finiszu. Powiat nie zwalnia z drogami mimo presji kosztów
Bezpłatna diagnostyka osteoporozy trafia do miejskiego programu

Prawie tysiąc kontroli i tylko jeden kierowca z promilami w Kędzierzynie-Koźlu

Medale i pewność ruchu. Ekipę z Kędzierzyna-Koźla doceniono we Wrocławiu
Jak zapobiegać skoliozie i dbać o zdrowie kręgosłupa?

Nowe hale sportowe w Kędzierzynie-Koźlu są gotowe na pierwszy gwizdek

Młodzi z Kędzierzyna–Koźla weszli do rozmowy o przyszłości regionu

Patriotyczny śpiew i sztandary przy pomniku Piłsudskiego

Pił alkohol między półkami i kradł towar - 59-latek stanie przed sądem

Seniorzy z UTW mają swojego Erasmusa. Wymiana zaczęła się na kozielskiej Wyspie

Chopin i Paderewski zabrzmieli na rynku w świąteczne popołudnie

Powroty z majówki podnoszą ryzyko - policja apeluje o czujność


